Distale radiusfractuur; een gebroken pols
De distale radiusfractuur (DRF) is wereldwijd het meest voorkomende type van gebroken pols op de spoedeisende hulp. 
De DRF komt in alle leeftijdsgroepen voor, zowel bij mannen als bij vrouwen. Vrouwen vanaf hun 50ste levensjaar hebben een kans van 15% om een distale radius fractuur op te lopen. Onder jongere mensen zie je meer van deze polsfracturen bij bepaalde recreatieve activiteiten. Een DRF is geassocieerd met aanhoudende pijn klachten, verminderding van bewegelijkheid (range of motion, ROM) van het pols gewricht (art radio-carpea), afname van knijpkracht en tegenvallende functionele resultaten.
Ook kan het zijn dat je (zoals bij alle botfracturen) misselijk wordt of je niet lekker voelt.
Het typische ontstaansmechanisme van een distale radiusfractuur is een val op de uitgestrekte hand, ook wel aangeduid als FOOSH (fall on outstretched hand). Dit resulteert meestal in een fractuur in de hals van het bot van de spaakbeen (radius) welke dan naar de handrugzijde (dorsaal) disloceert en buigt (anguleert). Dit type fractuur wordt ook wel de Collesfractuur genoemd en komt in 89% van alle polsfracturen voor. Een andere fractuurtype is de Smith’s fractuur. Deze komt relatief zelden voor en ontstaat bij een val op een gebogen (geflecteerde) pols. 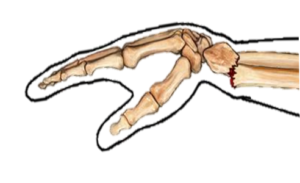 Er treed dan een buiging richting handpalm van de distale radius op. Indien een Colles of Smith’s fractuur een verloop in het gewricht heeft(intra-articulair), dan wordt dit aangeduid als respectievelijk een Barton-of een omgekeerde Bartonfractuur. Een Bartonfractuur komt het minst frequent voor.
Er treed dan een buiging richting handpalm van de distale radius op. Indien een Colles of Smith’s fractuur een verloop in het gewricht heeft(intra-articulair), dan wordt dit aangeduid als respectievelijk een Barton-of een omgekeerde Bartonfractuur. Een Bartonfractuur komt het minst frequent voor.
Behandeling
De behandeling van een distale radius fractuur is in eerste instantie gericht op herstel van de anatomische stand van de gebroken botdelen. Afhankelijk van de mate van verplaatsing en inzakking van het gebroken deel zal voor een conservatief dan wel een operatief traject gekozen worden. Na herstel van de standsverandering staat het optimaliseren van de genezing van de aangedane structuren en het bevorderen van de normale functie van deze en omliggende structuren op de voorgrond. Dit gebeurt in het algemeen bij een handtherapeut die met oefeningen, mobilisatie technieken of spalken aan de slag gaat om de functie en bewegelijkheid van de gehele hand/pols te verbeteren. De richtlijn Complex Regionaal Pijn Syndroom type I geeft het advies om na een DRF, vitamine C te gebruiken om de kans te verkleinen op het ontstaan van een complex regionaal pijnsyndroom.
Complicaties
Complicaties na een distale radiusfractuur komen veelvuldig voor. Het is belangrijk deze complicaties tijdig te herkennen en de behandeling daarop aan te passen.
Hier volgen een aantal complicaties;
Malunion van de distale radius; Het niet goed helen van de breuk door de standsverandering. Hierdoor ontstaat ook een verandering van positie van het polsgewricht. In principe is het zo: dat wat breekt zal nooit meer de oude worden, wel kan er een functionele bewegelijkheid terug gewonnen worden.
Artrose; Door stand verandering van het gewricht en andere belasting hierop kan dit op langere termijn gewrichtsschade/ slijtage met zich mee brengen.
TFCC problematiek / styloidfractuur ulna; Een distale radius fractuur kan samengaan met een TFCC-letsel. Het TFCC vormt een verbinding tussen spaakbeen, ellepijp en een deel van de handwortelbeentjes in de pols. Het is vergelijkbaar met de meniscus in het kniegewricht). Patiënten ervaren dan pijn aan de pinkzijde van de pols en mogelijk een voel- en hoorbare klik tijdens de draaibewegingen van de onderarm. Bij een lichte instabiliteit kan stabiliteitstraining de klachten verminderen. Ernstige instabiliteit is een indicatie voor operatief ingrijpen.
Peesletsel van de m. extensor pollicis longus; Door de dorsale kanteling van de radius kan bij een breuk de pees van de duimspier beschadigd raken en zelfs scheuren ter hoogte van het tuberculum van Lister. Een aanwijzing hiervoor is dat de patiënt de duim niet volledig kan strekken. Een simpele test is dan de patiënt te vragen of hij de duim kan opheffen/extenderen terwijl de hand plat op een tafel ligt. Bij een volledige scheur van de pees is een operatieve transpositie mogelijk van een kleine spier van de duim naar de pees van de m. extensor pollicic longus.
Intrinsic Tightness; Na een fractuur kan veel oedeem (vocht) vrijkomen op de handrug en in de pols en de vingers. Vanwege de kleine musculaire compartimenten (spiertjes) tussen de metacarpalia (handwortelbeentjes) in de hand kan bij optreden van oedeem een verminderde lengte van de spier-peesunit van de intrinsieke (diepgelegen) handmusculatuur ontstaan (‘intrinsic tightness’). Dit resulteert in een verminderd vermogen tot het maken van een haakvuist.
Neuropraxie nervus Medianus/ Carpale tunnel syndroom; Door oedeem kan compressie/vergrootte druk ontstaan op de n.medianus in de carpale tunnel. Patiënten geven dan meestal tintelingen aan en een verminderd gevoel in een aantal vingers. De zenuwcompressie zal afnemen wanneer het vocht minder wordt. Bij aanhoudende of toenemende klachten is soms een release (klieven) van de carpale tunnel nodig. Bij een malunion/slechte heling van de distale radius kan er ook een carpale tunnel syndroom ontstaan door de stand die de pols aanneemt in combinatie met hoe de pols wordt bewogen of gebruikt.
Comlex regionaal pijn syndroom; Na een distale radius fractuur kan dystrofie ofwel complex regionaal pijn syndroom (CRPS) ontstaan. Dit komt vaker voor als de breuk complex is.
Daarnaast lijkt er een verband te zijn tussen CRPS bij een conservatief behandelde fractuur en verhoogde druk onder het gips. Voor de fysiotherapeut is het van belang de behandeling te richten op functioneel inschakelen van de hand.
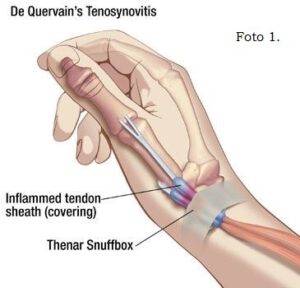
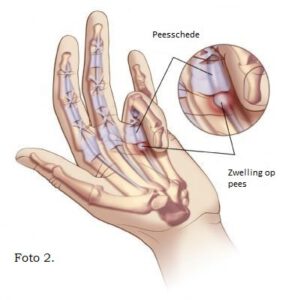
Overige complicaties; bij intra-articulaire (in het gewricht) DRF’s ontstaan in 70% van de gevallen begeleidend ligamentair letsel (bandletsel. Door oedeem (vocht) en stijfheid kan er frictie ontstaan tussen de pees en peesschede waardoor een tendovaginitis (peesontsteking) van één van de extrinsieke (oppervlakkig gelegen) spier-loges (ruimtes) kan ontstaan (bijvoorbeeld M. de Quervain, zie foto 1) of een tendovaginits stenosans van de flexorpezen (buigpezen, zie bijvoorbeeld een Triggerfinger, zie foto 2).